王福江医生的科普号
- 精选 家族性腺瘤性息肉病
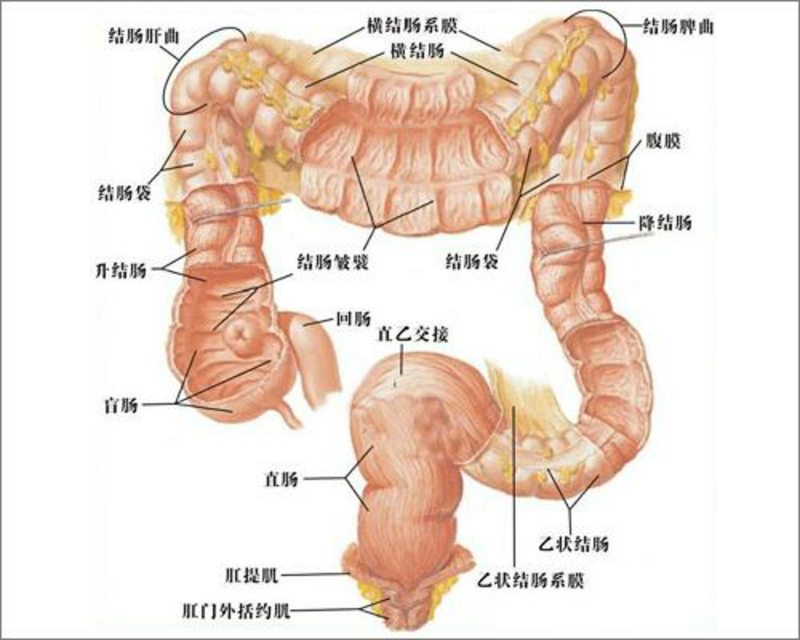
1、家族性腺瘤性息肉病是一种什么样的疾病?发病率多少? 家族性大肠息肉病(Familial adenomatous polyposis FAP)是一种常染色体显性遗传性疾病。主要表现为大肠粘膜出现数量、大小不一的息肉,从口腔一直到直肠肛管均可发生,息肉数量可达数百万个。患者在出生时并无结、直肠息肉。多数在15岁前后出现息肉,初起时息肉为数不多,随着年龄增长而增多。发病初期无明显症状,随着息肉的增多、增大,患者可出现腹部不适、腹痛、大便带血或带黏液、大便次数增多等表现。家族性腺瘤性息肉病如不予治疗,不可避免地出现癌变,且可表现为同时多原发性肠癌。 家族性腺瘤性息肉病是具有遗传性的,比较少见,缺乏具体的发病率报道。 2、家族性腺瘤性息肉病有哪些病理学特点? FAP的共同特征是大肠粘膜上广泛分布大量息肉,自黄豆大小至直径数厘米不等,常密集排列,有时成串、成簇。密集或成串排列,其数目往往可多达数百个乃至数百万个。息肉的数量随着年龄增大而增多,开始生长的平均年龄是15岁,在患者青少年期整个大肠有成百上千的腺瘤性息肉,直径一般<1cm,组织学类型包括管状腺瘤、管状绒毛状腺瘤或绒毛状腺瘤,以管状腺瘤最多见,呈绒毛状腺瘤结构的十分少见。息肉越大并且越呈绒毛状,发生局灶性癌的可能性越大。发生癌变的息肉常常>2cm。 本病的另一个重要特征是具有很高的大肠癌的并发率。FAP发生癌变年龄比普通的结肠直肠癌早。若FAP未予治疗,40岁后几乎每一病例都将发生一个或几个大肠癌。 我们临床上遇到6个这样的家庭,其中一个家庭姊妹六人有五人发病,癌变年龄最小的28岁。 3、家族性腺瘤性息肉病都有哪些具体的临床表现呢? 家族性腺瘤性息肉病大多表现为便血(鲜红或暗红色,可附于大便表面或搀杂其中)、其次是腹泻、粘液性便和稀便次数增多等症状,可伴有或不伴腹痛、贫血等。有时无任何症状,只是在肠镜检查时才发现。 晚期发生癌变后可以表现为腹痛、肠梗阻及体重下降甚至恶病质等症状。 4、家族性腺瘤性息肉病患者需要手术治疗吗? 回答是肯定的。因为不做手术治疗切除病变的肠管,百分之百的发生癌变。所以,家族性腺瘤性息肉病一旦确诊必须手术治疗。 5、息肉不能在肠镜下行息肉摘除术吗? 回答是否定的。为什么呢?这是基于该病本身的病理学特点决定的。这类患者的大肠内会出现数百甚至数万个大小不一的息肉,尽管初起时息肉为数不多,但是,随着年龄的增长,息肉数目会越来越多,体积也会越来越大。因此,肠镜下一是无法切除干净,二是切了又切,会导致患者每隔不长的时间就需要进行肠镜检查及治疗,给患者及家属带来生理、心理及经济上的沉重负担。同时,这种息肉的癌变率是100%。因此,对于家族性腺瘤性息肉病患者接受手术治疗是目前为止首选的治疗方法。 6、手术方式都有哪些?各有什么优缺点? 家族性腺瘤性息肉病手术的主要原则就是切除所有可能发生病变的大肠黏膜。手术方式主要有以下几种: (1)全大肠切除+末端回肠造口术手术方法:切除从距离回盲瓣约10cm左右的回肠到齿状线之间的所有大肠肠管组织,同时在右下腹做一个永久性回肠人工肛门。缺点是该手术术后患者大便多少稀薄的,次数太多,造口周围皮肤常常被消化液腐蚀出现溃疡和疼痛,不同程度地降低了患者生活质量。因此,目前这种手术方法很少采用。 (2)全结肠切除+回肠直肠吻合术手术方法:切除的肠道组织范围同上,不同的是要将回肠与直肠重新吻合起来,恢复肠道的连续性,从而保留患者的肛门,改善术后的生活质量。缺点是该手术后短期内大便仍是稀薄的,无法控制,而且吻合口瘘发生率高,需要再次手术做永久性造口。 (3)全大肠切除+回肠储袋肛管吻合术(IPAA)近20年来越来越广泛应用的一种手术方式,肠道组织切除范围同上,同时利用回肠组织制作一个较大的储袋,然后再与齿状线肛管吻合,从而改善术后排便次数多的问题。缺点是该手术要求技术水平高,仍有一定的吻合口瘘发生,而且一旦出现吻合口瘘再次手术造口需要切除储袋肠管,容易出现断肠综合征。 7、我院对该类疾病有何治疗优势? 鉴于以上各种手术方式都不尽人意,为此,我们技术团队自2004年对全结直肠切除术后采用回肠做长约25—30cm“N”型储袋,再行造口。术后一周左右即排出半成型粪便,关键是手术操作相对简单,便于术后管理,并发症也很少。十余年来深受患者及其亲属的好评,值得推广应用。 8、术后还有其他治疗吗? 对于已经有息肉恶变的病人,术后还要根据病理结果进行全身系统化疗。 9、手术后还需要定期复查吗? 家族性腺瘤性息肉病不仅是肠道疾病,更是一种全身性疾病。虽然发病率较少,但是一旦癌变预后不良;常因合并胃、小肠等息肉,有较高合并肠外其他部位癌症的发生率,如甲状腺癌、胃癌、胰腺癌、硬纤维瘤等。因此,即使切除了全大肠,其余病变还有可能威胁患者生命。因此,FAP患者术后还应该定期复查。一是看术后患者排便情况;二是肠镜检查明确回肠储袋有无息肉,十二指肠镜检查明确上消化道有无病变等;三是对于已经有癌变的复查肿瘤标记物和肝脏彩超、胸部拍片排除有无远处转移。
 王福江 主任医师 临沂市肿瘤医院 普通外科2860人已读
王福江 主任医师 临沂市肿瘤医院 普通外科2860人已读 - 学术前沿 遗传风险早知道,未病先防保健康
癌症目前是一种常见病、多发病和慢性病,人们已经从最初的“谈癌色变”过度到“淡定对待”的时期了。因为,大家的身边经常会有癌症患者,更不缺少癌症长期生存的人。对癌症的治疗方法和预后也都有了更多的了解。所以,不再害怕癌症,学会淡然处之了。 一、癌症到底有没有遗传性呢?对这个问题经常会有病人或/和亲属,同学、朋友们询问。 答案是肯定的。不过,绝大多数癌症是没有遗传性的。只有少数癌症具有遗传性,譬如:结直肠癌,乳腺癌,卵巢癌等。其实,癌症的遗传,也不是人们常说的那种遗传。即父母把癌症直接遗传给了下一代,而是父母的肿瘤基因遗传给了子女,有了这种肿瘤基因,在一定的内外因素作用下基因发生突变,子女也就得了癌症。 我国2015年癌症发病率及死亡率中,结直肠癌位列前五,严重威胁居民健康。20%—30%的结直肠癌发病与遗传有关,即遗传性结直肠癌,包括:遗传性非息肉病性结直肠癌(HNPCC/Lynch综合症)、家族性腺瘤性息肉病(FAP/AFAP)以及Mut—人类基因相关的息肉病(MAP)、黑斑息肉综合症(PJS),等等。 乳腺癌和卵巢癌是我国妇女发病率较高的恶性肿瘤,约5%—10%的乳腺癌和10%—15%的卵巢癌为家族性或遗传性癌。其中,约有40%—55%的遗传性乳腺癌是由BRCA1/2基因突变引起的;BRCA1/2基因突变的携带者一生患乳腺癌的几率比普通人高10倍以上,患卵巢癌的几率比普通人高30倍以上。 二、有什么办法早知道自己有无遗传风险吗? 答案也是肯定的。癌基因检测就是一种很好的预测癌症风险的方法,具有独创、可靠、全面、无创、高效、专业和权威性。 遗传性非息肉性结直肠癌(HNPCC)突变基因包括:MLH1,MSH2,MSH6,PMS2,EPCAM;家族性腺瘤性息肉病(FAP)突变基因APC;MAP突变基因MUTYH;PJS突变基因STK11。 NCCN指南建议乳腺癌、卵巢癌高危人群遗传性乳腺癌、卵巢癌相关基因BRCA检测。FDA批准奥拉帕尼用于治疗BRCA基因突变的卵巢癌患者。国家卫计委对家族性乳腺癌、卵巢癌BRCA基因检测被列入我国《医疗机构临床检测项目目录》。 三、基因检测适用的哪些人群?有何检测的意义? (一)结直肠癌 1、结直肠癌患者 寻找遗传基因突变。 2、具有结直肠癌家族史的高风险人群 (1)评估患病风险,进行风险管理;(2)实现早知道,早预防,早发现,早治疗。 (二)乳腺癌和卵巢癌 1、乳腺癌/卵巢癌患者 (1)筛选奥拉帕尼适用人群;(2)预测铂类化疗药物的敏感性;(3)预测肿瘤治疗后的复发风险。 2、患者家属及健康人群 (1)提示遗传性乳腺癌/卵巢癌综合征的发病风险;(2)筛选肿瘤高风险人群,加强后续健康管理。 四、基因检测需要哪些标本呢? 1、外周血 EDTA抗凝管采集5ml静脉血。 2、DNA DNA浓度≥30ng/ul,总量≥1ug。 3、唾液 使用专业唾液DNA样本采集管采集2ml唾液,采集后液体与上层泡沫的分层界面达到4ml及以上刻度。 五、基因检测还有其他用途吗? 除了对遗传性肿瘤进行基因检测外,还可用于: 1、肺癌个体化诊疗基因检测 寻找合适的靶向药物、监测获得性耐药。 2、靶向药物全景基因检测 辅助医生为需要靶向治疗的患者提供精准用药参考,评估药物疗效,及时发现耐药和耐药机理,提供后续用药参考方案。 3、肿瘤个体化诊疗基因检测 检测与抗肿瘤药物相关的基因,根据肿瘤患者特有的基因突变推荐合适的药物;检测遗传性肿瘤风险;检测新的药物靶点和耐药基因。仅需10ml外周血。 本文系王福江医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
王福江 主任医师 临沂市肿瘤医院 普通外科1503人已读 - 诊前须知 医患关系需要医患双方共同维系
尊重医生就是尊重生命 考量一个国家的文明程度,只需要看两点:第一看他们如何对待妇女和儿童,第二看他们如何对待教师和医生。教师和医生都是“太阳底下最光辉的职业”,教师是灵魂的工程师,医生是生命的保护神。如果教师和医生都没有尊严,这个国家就算不上一个文明国家。事实上,无论在任何国家,医生都是一个神圣的职业。人们之所以尊重医生,是因为生命至高无上。没有医生,就没有生命的延续;尊重医生,就是尊重生命。 很多人对医学产生了一种幻觉,认为医学无所不能,人类已经具备了跟自然规律抗争的能力。只要拥有了最先进的技术,就可以让人起死回生。于是,科学技术被推上了神坛,医学朝着错误的方向高歌猛进。一方面,医生陷入了技术崇拜,盲目追求高端医疗,导致医疗费用不断飙升;另一方面,患者过度相信医学神话,不惜代价地寻找新特贵药,误以为只要肯花钱就能治好病。结果,很多人对医学的期望值过高,忘记了生老病死是自然规律。一旦发生医疗意外,医患之间立刻就会由“同路人”变成“陌路人”。病治好了,医生就是天使;病治不好,医生就是魔鬼。可见,基于技术崇拜的医患关系,是脆弱不堪的。 美国医生特鲁多的墓碑上有一句名言:“有时是治愈,常常是安慰,总是去帮助”。这说明,医学的最大价值不是治愈疾病,而是安慰和帮助病人。医学不是技术的产物,而是情感的产物;行医不是一种交易,而是一种使命。因此,只有让医学走出商业交易和技术崇拜的误区,医患关系才能回归本位。 医生被称为“上天赐给人类的礼物”。一个不懂得尊重并感恩医生劳动的患者,是不会懂得生命的尊严和价值的。医患之间,彼此尊重,才能共赢。
王福江 主任医师 临沂市肿瘤医院 普通外科1106人已读 - 媒体报道 大肠癌早知道
1、临沂市肿瘤医院每年收治结肠癌300余例,以中晚期居多,发病率在消化道恶性肿瘤中仅次于胃癌和直肠癌,年龄多在45—65岁。但是,近几年来小于45岁年轻人和大于80岁的老年人结肠癌有增多趋势。我们曾收治最年轻的结肠癌患者才16岁。 2、结肠癌发病率逐年升高主要与不良生活习惯和生活方式的改变有关,属于一种现代社会的富贵病,又也称为生活方式病。首先与饮食有关,长期的三高饮食(高热量、高脂肪、高蛋白),加之酗酒、吸烟、低纤维和低维生素饮食增加了肠癌的发生。随着交通工具的改变和工作节奏的加快,人们运动量减少,促进了体重尤其是脂肪的增加,对结肠癌的发生有一定的促进作用。不良情绪尤其是压抑、抑郁也是任何癌症发生的相关因素之一。其次是肠道慢性溃疡和炎症,尤其是溃疡性结肠炎发生结肠癌的风险是正常人的4—20倍,且与炎症累及的肠道范围和疾病持续的时间相关。 第三是结肠息肉,尤其腺瘤性息肉是结肠癌的高危因素,与大小有关,大于2cm恶变机率明显升高。 第四是遗传因素,家族性大肠息肉病,几乎都在40岁以前发生息肉恶变。有这样家族史的子女要高度重视自己的健康检查,争取在息肉恶变前处理掉这些定时炸弹。 3、上班族的运动量减少首先是肠蠕动减慢,容易导致肠内细菌滋生,细菌代谢产物诱发肠癌的发生。临床上不时能见到每周甚至两周排便一次的上班女性。其次是运动少,能量消耗少,容易导致碳水化合物转化成脂肪储存,而肥胖是肠癌高发的一个因素。上班族会吃更多的快餐,多属于三高饮食,其次是油炸、熏烤食物多,都是诱发肠癌的不良因素。 4、肠癌之所以在就诊时多属于中晚期,主要原因是病人自己不注意自己身体状况的改变和大便的变化,其次是部分基层医生忽视肠癌的一些预警症状,不给病人做相关检查。(1)大便带血有时是肠癌的早期第一大症状,仅在大便表面有血痕,但是也最容易被忽视。(2)排便习惯的改变,包括排便时间改变、排便次数增多和大便排不尽感。(3)大便性状的改变如便稀、大便变细或有凹痕、大便表面有血痕等。(4)排便疼痛或腹痛,有时是肠癌的首发症状,便后腹痛减轻。有时腹痛伴有恶心呕吐。(5)腹部包块有时也是肠癌的首发症状,但是也容易被忽视腹部查体。(6)贫血乏力,多伴有大便带血或者消瘦,有时也是肠癌的首发症状。 肠癌的症状左右半结肠不同,右半结肠癌多表现为大便带血、大便频数和贫血乏力,出现肠梗阻时间晚。左半结肠癌往往较早出现大便变细、排便困难,肠梗阻发生早。 5、结肠癌的5年生存率徘徊在50—60%之间,主要是与治疗时多数都是中晚期有关。如果能做到及时检查,早期发现癌前病变(息肉、溃疡性结肠炎等),及时恰当的处理掉这些病变,结肠癌的发病率必会大大下降,治愈率也会有很大提高。早期结肠癌的5年生存率能达到90%以上。 6、结肠癌的预防(二级预防)主要从一下几个方面做起:(1)改变目前自己的不良生活习惯和生活方式,管好嘴、迈开腿,多吃有益的、少吃有害的,保持积极、乐观心态,避免癌症发生,促进健康生存。(2)平时多注意自己身体状况的细微变化,留意自己大便方面的变化,如有不适及时去正规医院,找专业的专家看看,避免误诊误治。(3)及时处理掉结肠息肉,尤其是多发的息肉。对有家族性息肉病的子女更应提前去医院检查或者治疗。(4)对溃疡性结肠炎等疾病也应注意复查,如有病情加重或者有恶变趋势,及时治疗。做到以上几个方面,结肠癌的发生必会有所减少。 7、肠癌的高发人群:(1)大肠癌患者的亲属;(2)曾经得过肠癌的患者;(3)肠息肉患者;(4)慢性溃疡性结肠炎患者;(5)接受过盆腔放疗(烤电)的患者;(6)血吸虫病患者;(7)80岁以上老年人。 本文系王福江医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
 王福江 主任医师 临沂市肿瘤医院 普通外科5人已购买
王福江 主任医师 临沂市肿瘤医院 普通外科5人已购买 - 医学科普 癌症是可以早期筛查出来的
4 种癌症可以有效筛查 筛查是否对所有癌症都有用呢?当然不是,每个癌症都不同。 一、我们先看看什么是癌症筛查? 所谓筛查,是指在有症状之前进行体检,以期发现某种疾病。在美国,一种检查方法用于临床癌症筛查必须同时具备以下几点: (1)有效性及特异性,可以相对灵敏地发现某种癌症以及癌前病变;(2)安全性,没有明显副作用;(3)可操作性,经济方便,可以用于大量人群的筛查。 二、哪些癌症有明确的筛查方法呢? 1、乳腺癌 (1)适用人群:50 岁到 74 岁的有普通风险的女性,每 2 年做一次乳房 X 线造影检查。40 岁到 49 岁的女性建议跟医生讨论,考虑病人的家族史、个人风险、权衡利弊后做决定。 (2)筛查手段 X 线造影:常规的 X 线造影可以降低死于乳腺癌的风险。核磁共振:核磁共振一般跟 X 线造影一起使用。因为有些时候 MRI 会有一些假阳性,所以只适用于高风险的人群。 2、宫颈癌 (1)适用人群:21 岁到 65 岁的女性。 (2)筛查手段:宫颈涂片和 HPV 检测可以有效地发现早期病变,及时干预,阻断癌症的发展。 3、肺癌 (1)适用人群:必须同时满足以下 3 个条件: 重度吸烟史(有具体标准);现在仍在吸烟或者是在过去 15 年内戒烟;55 岁到 80 岁之间。 (2)筛查手段:低剂量螺旋 CT。 (3)肺癌的筛查有更为严格的控制,主要因为以下几个因素:筛查可能会有假阳性,也就是说一个本身并没有癌症的人被诊断为患有癌症;有可能引起过度诊断进而导致过度治疗;重复多次的低剂量 CT 有可能导致健康人患癌。 (4)最好的降低肺癌风险的方法不是筛查,而是戒烟并且避免二手烟。肺癌筛查绝对不能代替戒烟。这一点无论如何强调都不过分。 4、结直肠癌 几乎所有的结肠癌都是从癌前病变经历十几年发展而来的。筛查主要是发现并去除这些癌前病变,进而阻断可能的癌症。结直肠癌的早发现早治疗效果也很好。 (1)适用人群:常规的筛查从 50 岁开始,不分男女。筛查对预防结肠癌至关重要。所有 50 岁到 75 岁的人群接受筛查。76 到 85 岁, 跟自己的医生商量。 但是,以下人群在 50 岁之前就开始筛查:自己或者直系亲属有过息肉或者是结肠癌;患有炎性肠道疾病,比如说溃疡性肠炎或者克罗氏肠炎;患有 APC 或者 HNPCC 综合症。 (2)筛查手段:多种筛查方法,肠镜大约每 10 年做一次。 5、其他癌症 对于卵巢癌、前列腺癌和皮肤癌,虽然有一些检查方法,但是,目前的检查手段并不能灵敏特异地早期诊断,也不能有效地降低这些癌症导致的死亡率,所以不作为医疗常规。 三、结束语 1. 癌症筛查,因癌而异,因人而异。有些癌症(乳腺癌,宫颈癌,肺癌,结直肠癌)可以有效筛查,早发现早治疗,而且效果不容置疑。 更多的癌症,没有有效的筛查手段。 2、癌症筛查有明确的指南和管理,医生在遵循指南的大前提下,结合每个病人的情况有所调整,避免过度检查和过度治疗。
 王福江 主任医师 临沂市肿瘤医院 普通外科1858人已读
王福江 主任医师 临沂市肿瘤医院 普通外科1858人已读 - 典型病例 重视基本功
杨女士,41岁,因脐周及上腹部疼痛并向腰背部放射1月余在省、市、县三级医院均考虑“晚期肝癌”。患者及家属受到巨大打击,生活失去目标。无奈之下来到我院,主管医生长达数小时详细询问病史,仔细查体分析各项检查,了解诊治情况。病人既往没有慢性肝病史、发病后没有消瘦、缺乏癌症疼痛特点、尤其是肝脏病变弥漫、属于炎性水肿表现。我们首先排除了晚期肝癌的诊断,做相关检查后考虑胆管长期慢性炎症引起的肝脏弥漫性病变、门静脉海绵样变性和肠系膜上静脉血栓。给予消炎、溶栓、保肝等治疗后病情逐步缓解,复查CT示肝脏弥漫性病变消失。患者及家属摘掉了晚期癌症的帽子,重新树立了生活的信心。病人的诊治过程虽然曲折,但结局让医患感动庆幸。我们深刻体会到:作为一名优秀的医生,不仅需要高超的医术,更重要的是要有一颗爱心,能够确实从病人出发,不过度依赖辅助检查,更不能一味的附和外院的诊断,一定要有自己的分析判断。这就要求我们医生要着眼于临床三基训练,夯实基本功,善于发现和抓住病史中的蛛丝马迹,不断总结临床经验,才能做好自己的临床工作,更好的为每一位患者排忧解难。这样才符合新时期医改精神,希望通过此病例能给大家带来一些思考和启示。
王福江 主任医师 临沂市肿瘤医院 普通外科1406人已读






